Édesanyám első tünete 5 éves korában jelentkezett, amikor is megjelent az arcán az első adenoma sebaceum. A betegségének következő szakasza 15 éves korában dédnagymamája halálát követően jelentkezett, amikor is álmában epilepsziás rohamai voltak. Ekkor kórházban kivizsgálták, de nem ismerték fel a betegségét. A harmadik szakaszban 29 éves volt, amikor újabb, jelentős pszichikai megterhelés érte. Ekkor nagyon sokat fogyott rövid idő alatt, a háziorvosa elküldte őt kivizsgálásra és kapta meg a rémísztő diagnózist a sclerosis tuberosát. Én nem nagyon emlékszem erre az időszakra, mert még csak 3 éves voltam.
A sclerosis tuberosa (BNO Q8510) egy ezer arcú betegség, nincs két egyforma, ebben a betegségben szenvedő ember. Autoszomális domináns öröklődésű neurocutan szindróma, amely jóindulatú daganatok képződésére hajlamosít a test különböző szerveiben. Kialakulását egy génmutáció eredményezi a TSC1 vagy a TSC2 géneken, melyek hibás működés esetén nem tudják az mTOR jelátviteli út szabályozását megfelelően ellátni. Előfordulási gyakorisága megközelítőleg 1:6000, Magyarországon évente körülbelül 15 újszülöttet érint.
Édesanyámnak a betegség TSC 2-es típusa van melyhez társul egy másik ritka genetikai betegség a lymphangioleiomyomatosis (LAM), ez által édesanyám még ritkábbnak számít betegtársai körében. A sclerosis tuberosához kapcsolódó LAM előfordulási gyakorisága még az 1:250 000-nél is kisebb. Igaz a gén hibája mozaikos és emiatt enyhe, mégis sokszervi érintettsége van melyen kezelőorvosai is meglepődtek. Található daganat az agyában, a szemében, a máján érdaganat van, a veséi a legsúlyosabban érintettek, mivel nem lehet embolizációval a daganatot elsorvasztani. Emellett még cisztái is vannak a veséjében, májában, petefészkében, lépében és a legfurcsább gyerekkorom óta a mutató ujjában lévő csontciszta ami miatt pufókabb.
Ennél a betegségnél általánosságban véve a klinikai tünetek a szervek érintettségi fokának és súlyosságának függvényében többrétűek. Némely manifesztáció életveszélyes állapothoz vezethet, ezért a megfelelő gondozás és kezelés kritikus fontosságú.
Ebben a betegségben szenvedő emberek prognózisa átlagosan 56 év. Már létezik gyógyszer erre a betegségre, melynek hatóanyaga az everolimus és segít a mTOR jelátvitel szabályozásában. Sajnos a gyógyszer nem minden betegnél hatásos, de akiknél működik azoknak a daganataik és cisztáik jelentős mértékben csökkentek.
Az alábbi fejezetekben szervspecifikusan részletesen fogom ismertetni édesanyám betegségét.
Sclerosis tuberosa és a VESE
Bár a betegség némely, már gyermekkorban is jelentkező tünete nem okoz a későbbiekben panaszokat, a vesét érintő elváltozásokat szorosan figyelemmel kell kísérni, mert az angiomyolipomák és ciszták bármely életkorban megjelenhetnek, illetve növekedhetnek. További nehézséget jelent, ha a sclerosis tuberosa mellé policisztás vesebetegség társul vagy vesesejtes karcinóma alakul ki. A vesebetegségek közül leggyakrabban az angiomyolipomák fordulnak elő, azok esetleges vérzése, méretük és elhelyezkedésük által kiváltott fájdalom okozhat problémát.
Sclerosis tuberosa diagnózis esetén hasi képalkotó vizsgálattal kell felmérni a vesék állapotát és nyomon követni az esetleges változásokat. A zsírszegény angiomyolipomák észlelése CT és ultrahang vizsgálattal kétes, ezért a preferált képalkotó technika az MRI vizsgálat, melynek további előnye, hogy más aortás aneurizmákat vagy vesén kívüli hamartomákat is feltárhat pl. a májon vagy a hasnyálmirigyen. A hasi MRI készülhet a koponya MRI-vel egyidőben, egy fekvésben. Javasolt gyakorisága 1-3 évente a teljes élethosszon keresztül.
A vesefunkciók értékelésére legalább évente az e-GFR meghatározása szükséges. A veseciszták által kialakuló magas vérnyomás rizikója miatt legalább évente vérnyomásmérés javasolt.
Az akut vérző angiomyolipomák elsővonalas kezelése corticosteroid adásával követett embolizáció. A vese műtéti eltávolítását lehetőleg kerülni kell a komplikációk magas száma és a jövőbeli esetleges veseelégtelenség növekvő rizikója miatt. A klinikai tüneteket nem produkáló, ám növekvő angiomyolipomák esetén 3 cm méret felett beavatkozás szükséges. A jelenleg leghatékonyabbnak tekintett elsővonalas kezelés az mTOR gátló készítmények adása, mely a klinikai vizsgálatok szerint sokkal jobban tolerált, mint az angiomyolipoma növekedése által okozott vesekárosodás vagy a sebészeti, embolizációs vagy ablációs terápiák, valamint szisztémás jellege miatt a többi szervrendszer elváltozásaira is jótékony hatással van. Másodsorban szóba jöhet corticosteroid adásával követett szelektív embolizáció, ablációs kezelés vagy vese takarékos reszekció.
A magas vérnyomás kezelésénél kerülni kell az angiotenzin-konvertáló enzimet blokkoló (ACE gátló) gyógyszerek adását azoknál a pácienseknél, akiket mTOR gátlóval kezelnek.
Sclerosis tuberosa és az AGY
Bár a sclerosis tuberosa némely, már gyermekkorban is jelentkező tünete nem okoz a későbbiekben panaszokat, az epilepszia és a subependymalis óriássejtes asztrocitóma (SEGA) felismerése, valamint megfelelő időben és módon való kezelése létfontosságú a későbbiekben potenciálisan jelentkező neuropszichiátriai rendellenességek minimalizálása, esetlegesen megelőzése érdekében.
A nemzetközi kezelési javaslat szerint 25 éves kor alatt 1-3 évente koponya MRI vizsgálatot kell végezni új SEGA-k megjelenését kutatva. A nagy- ill. növekvő méretű SEGA esetén, valamint akkor, ha a SEGA az agykamrák tágulását okozza, ennél gyakoribb MRI vizsgálat szükséges. Felnőttkorban is érdemes időről-időre MRI vizsgálatot végezni a már ismert SEGA-k esetleges növekedésének figyelemmel kísérése érdekében.
Az akut tüneteket okozó SEGA műtétileg távolítandó el. A növekvő méretű, ám klinikai tüneteket nem produkáló SEGA kezelése elsősorban mTOR gátló gyógyszerrel történjen, melynek hatásosságát az EXIST-1 vizsgálat eredményei egyértelműen igazolják, valamint szisztémás jellege miatt a többi szervrendszer elváltozásaira is jótékony hatással van. A SEGA növekedésének tünetei nem merülnek ki a fejfájásban, ájulásban. Egyértelmű kapcsolatot találtak a megváltozott személyiséggel, viselkedéssel, étvággyal és epilepsziás rohamokkal.
A sclerosis tuberosa leggyakoribb és legnagyobb kihívást jelentő manifesztációja az epilepszia, amely az érintettek 83,5%-ánál alakul ki, és kétharmad részben az első életévben jelentkezik. Csecsemőkorban jellemzően epilepsziás spazmusok formájában jelentkezik, amelyből rövid idő alatt West-szindróma alakulhat ki. Az epilepsziás spazmusok és a West-szindróma elsővonalas terápiája a vigabatrin, másodsorban ACTH adható. Fokális rohamokra a javasolt terápia 1 éves kor alatt szintén a vigabatrin. A szülők alapos tájékoztatása és támogatása a csecsemőkori epilepsziás spazmusok felismerése érdekében elengedhetetlen. Korai és korszerű terápiával megelőzhető az egyébként magas arányú terápiarezisztens epilepszia kialakulása, amelynek súlyos következményei lehetnek a csecsemők neurokognitív fejlődésére.
Azoknak a sclerosis tuberosával diagnosztizált csecsemőknek, akiknél még nem jelent meg az epilepszia, javasolt 2 éves korig 4-8 hetente EEG vizsgálatot készíteni. Amennyiben az EEG-n epilepsziára utaló eltérések láthatóak, a kezelést meg kell kezdeni függetlenül attól, hogy a klinikai tünetek még nem jelentek meg. A komplikáltabb eseteknél ill. alvási, viselkedési, kognitív vagy neurológiai zavarok jelentkezésekor az okok pontos azonosítására ajánlott a 24 órás videó-EEG vizsgálat elvégzése.
A gyógyszerrezisztens epilepszia sebészi úton történő kezelése is opció lehet, ám a kockázatok miatt elsősorban a sclerosis tuberosában járatos epilepszia-sebészetek végezzék.
Sclerosis tuberosa és az BŐR
A dermatológiai vetületei nem okoznak súlyos, életveszélyes állapotokat, a sclerosis tuberosás betegeknél már kora gyermekkorban kifejlődő, a későbbiekben igen gyakran az arcot ill. egyéb bőrfelületeket eltorzító, vérzékeny, néha fájdalommal is járó bőrléziók önértékelési zavarokhoz, az állapottal egyébként is együtt járó stresszre rakódó érzelmi megterhelést jelentenek, ezért a gyermekgyógyászoknak és dermatológusoknak a korai kezelési stratégiák katalizátorainak kell lenniük.
Évente szükséges olyan dermatológiai vizsgálatot végezni, amely elsődlegesen a gyorsan változó vagy szimptómás (fájdalmas, kényelmetlenséget okozó vagy funkcionális hatással bíró) léziókra koncentrál. Vérzés, klinikai tünetek jelentkezése vagy súlyos esztétikai romlást okozó bőrléziók esetén a kezelést minél előbb érdemes elkezdeni. Mind a sebészi úton történő, mind a lézeres eltávolítás, valamint az mTOR gátló készítmény kenőcs formájában történő alkalmazására vannak sikeres esettanulmányok. Sajnálatos módon a számos pozitív tanulmány ellenére jelenleg még nincs törzskönyvezve mTOR gátló kenőcs Európában, ezért kizárólag indikáción túli gyógyszerrendelés formájában lehet előállíttatni. Az arcon jelentkező angiofibrómákra az mTOR gátló kenőcs jó kiegészítő terápiája lehet a lézerterápia. Az erythemás léziók általában jól reagálnak a pulzáló festéklézeres kezelésre, amelynek hatása javítható 5-aminolevulinsav alkalmazásával. Fibrózus léziók kezelésére lézeres abláció jöhet még szóba. Nagy kiterjedésű, szimptómás léziók műtéti kimetszése javasolt. Az angiofibrómák sebészeti úton történő kezelésére kipróbált módszer a dermabrázió, kriosebészet, kürettálás, kémiai hámlasztás és a felület lemetszése.
A nagy kiterjedésű vagy szimptomatikus körömkörnyéki fibrómák lézeres ablációval vagy kimetszéssel távolíthatóak el, ám nagy eséllyel újranőnek. Akiknél műtéti eltávolítás nem jöhet szóba, CO2 lézeres vagy egyéb lézeres ablációs kezelés tűnik hatékonynak. Ugyancsak opció a felület lemetszése majd fenollal történő kezelése.
A tipikusan deréktájon megjelenő narancshéjszerű, rostos kötőszöveti megnagyobbodás (shagreen foltok) felszínének kiegyenlítő lemetszése célszerű kozmetikai kezelés.
A bőrt erősen eltorzító vagy gyorsan növekvő fibrózus plakkokat sebészeti úton ajánlott eltávolítani.
Sclerosis tuberosa és a TÜDŐ
A betegség némely, már gyermekkorban is jelentkező tünete nem okoz a későbbiekben panaszokat, a tipikusan nőknél előforduló lymphangioleiomyomatosis (LAM) rizikója már a pubertáskortól kezdve figyelmet igényel. A sclerosis tuberosához kapcsolódó LAM előfordulási gyakorisága még az 1:250 000-nél is kisebb. LAM megjelenése esetén deformálódik a tüdő belső felszíne, ciszták alakulnak ki a tüdőben, légutakban, vér- és nyirokerekben. Kialakulásuk ronthatja a légzésfunkciót, kifakadásuk légmellet, véres köhögést okozhat. A tünetek súlyossága és a betegség progressziója egyénenként eltér, az enyhe fokú tüdőkapacitás-csökkenéstől a komoly légzési elégtelenségig terjed.
18 év felett légzésfunkció vizsgálattal, 6 perces sétateszttel és alacsonydózisú nagyfelbontású mellkasi CT (HRCT) vizsgálattal javasolt a kiindulási állapotot felvenni, ezen felül a klinikai gyakorlatban a véroxigénszint mérése is megszokott. Ezután a HRCT vizsgálatot 5-10 évente kell ismételni, amennyiben ciszták nem kimutathatók és klinikai tünetek nem jelentkeznek. Ellenkező esetben (ciszták) a HRCT 2-3 évente, a légzésfunkció vizsgálat és a 6 perces sétateszt évente végzendő a betegség progressziójának nyomon követésére, ám súlyos esetben akár 3-6 havonta is szükség lehet rá. Minden orvosi vizsgálat alkalmával rá kell kérdezni a nehézlégzésre, légszomjra. A LAM-mal veszélyeztetett betegeknek ellenjavallt a dohányzás (passzív dohányzás is!). A vérből kimutatható szérum VEGF-D szintje összefüggésben van a LAM progressziójával. A LAM diagnosztizálásához nincs szükség tüdőbiopsziára, ha a pácienst egyértelműen diagnosztizálták sclerosis tuberosával.
A LAM kezelésében klinikai vizsgálattal igazoltan elvitathatatlan szerepe van a testmozgásnak. A pulmonológiai rehabilitáció hatására csökken a légszomj, javul az erőnlét és az általános életminőség. A klinikai vizsgálatok alapján a LAM progressziójának lassítására az mTOR gátló gyógyszerek ajánlottak. A jelenlegi tapasztalatok szerint hormonális, illetve doxiciklinnel történő kezelés nem javasolt, valamint ellenjavallt az ösztrogéntartalmú fogamzásgátló készítmények használata. Az asztmaszerű tünetekkel (zihálás, olykor légszomj) rendelkező LAM pácienseknek az inhalátorok is segítségül lehetnek. Az állapot ill. a légzésfunkciók romlásával szükség lehet oxigénterápiára is. A tüdőtranszplantáció legutolsó sorban javasolt, és mindenképpen figyelembe kell venni a kilökődésgátló gyógyszerek és az esetlegesen szedett antiepileptikumok kölcsönhatását.
A betegség lefolyása nem megjósolható a hormonális érintettség alapján, de az előfordulási gyakoriság a fogamzóképes korú nőknél a legmagasabb. Várandósság alatt hozzávetőlegesen az esetek harmadában súlyosbodik rohamosan az állapot, megnövekszik a légmell, a vetélés és a koraszülés kockázata, és tartós életminőségromlás következhet be. A LAM progressziója általában a menopauza idején lelassul.
Akiknél pneumothorax lépett fel, az első előfordulás után VATS pleura abrasio javasolt, amely az újrakialakulás kockázatát a felére csökkenti.
A sclerosis tuberosában multifokális mikronoduláris pneumocyta hyperplasia is előfordulhat, amely általában veszélytelen és nem produkál klinikai tüneteket, ám a kezelőorvosnak mindenképpen szükséges tudnia róla az esetleges téves diagnózisok és szükségtelen vizsgálatok, beavatkozások elkerülése végett.
Sclerosis tuberosa és a SZÍV
A szívizomban előforduló rhabdomyoma az esetek megközelítőleg felénél észlelhető, sokszor már a magzati ultrahangvizsgálat során. Ilyenkor a szüléskori kardiológiai kockázatok minimalizálása érdekében javasolt magzati EKG vizsgálatot is végezni. A sclerosis tuberosa diagnózisának felállításakor mindenképpen szükséges kardiológiai kivizsgálás akkor is, ha a magzati ultrahangvizsgálatkor nem állapítottak meg eltéréseket.
A rhabdomyomák általában nem okoznak egészségügyi problémát. Többségük csökken vagy teljesen eltűnik az első 6 évben. A daganatok kedvezőtlen elhelyezkedése szívritmuszavart (arrhythmia), szívizombetegséget (cardiomyopathia), szívzörejt okozhatnak. Érrendszeri betegségeket is okozhatnak, amelyek magas vérnyomáshoz vezethetnek, de a betegségre jellemző magas vérnyomás elsősorban a vesék elváltozásaiból adódik.
Azokat a rhabdomyomákat, amelyek nem zavarják a vérkeringést és nem okoznak szívritmuszavart, elegendő rendszeres kardiológiai kivizsgálás keretein belül szemmel tartani, amely a következőket foglalja magában: szív-ultrahangvizsgálat 1-3 évente, ameddig a rhabdomyomák regressziója egyértelműen meghatározható, valamint 3-5 évente 12 elvezetéses EKG vizsgálat.
Szimptómás, magas kockázati csoportba tartozó vagy a rutin vizsgálatok során jelentős elváltozást mutató betegeknél a fenti vizsgálatokat gyakrabban javasolt elvégezni, kiegészítve további kardiológiai diagnosztikai módszerekkel, pl. Holter. A súlyosabb szívritmuszavarok gyógyszeres kezelést igényelhetnek. Azokat a rhabdomyomákat, amelyek elhelyezkedésüknél vagy méretüknél fogva életveszélyes szívritmuszavart vagy szívműködést veszélyeztető akadályt jelentenek, szükséges lehet műtétileg részben vagy teljesen eltávolítani.
Sclerosis tuberosa és a FOGAK
Szerencsére a fogakat és szájüreget érintő tünetek (fogínyfibrómák, fogzománc gödrök, állkapocscsont léziók) nem tartoznak a súlyos manifesztációk közé. A fogzománcban található gödrök, melyek a sclerosis tuberosás betegek közel 100%-ánál jelentkeznek, nem fogszuvasodásra utalnak, hanem fogzománc-hiányra, amely táptalaja lehet egy jövőbeli szuvasodásnak. Fibrómák az esetek 20-50%-ában, jellemzően a felnőttek körében fordulnak elő, többszörösek, leginkább a fogínyen alakulnak ki, de megjelenésük a buccalis és labialis nyálkahártyán, felső ajakfékek, szájpadon és nyelven sem ritka. Ínytúlnövés is előfordulhat, ennek egyik okozója lehet a fenitoin nevű gyógyszerhatóanyag.
A sclerosis tuberosás betegeknek a fogíny-léziók / fibrómák felderítésére félévente fogászati vizsgálat javasolt. A kiindulási állapotot rögzítő panorámaröntgen készítését 7 éves korig bezárólag javasolt elkészíteni. Bármilyen fogászati kezelésnél figyelni kell arra, hogy a sclerosis tuberosás betegek többsége antiepileptikumos kezelés alatt áll.
A jó szájhigiénia és a megelőző jellegű intézkedések nagyon fontos szereppel bírnak. Az aszimmetria, egyébként tünetmentes gyulladás vagy hibás fognövekedést eredményező csontos állkapocs-léziók pontos kiértékelésére panorámaröntgen, kezelésükre pedig bemetszés vagy kürettálás javasolt, amennyiben már tüneteket vagy deformációkat okoznak. A fogzománcban jelentkező defektusok (mélyedések, gödrök) helyreállító kezelése csak akkor szükséges, ha a páciensnél magas a fogszuvasodás kockázata, ugyanis tüneteket ill. fogromlást jellemzően nem okoznak. A szájüregi fibrómák kimetszése javasolt, amennyiben tüneteket okoznak vagy a szájhigiéniát akadályozzák. A fibrómák újranőhetnek, ezért az időszakos szájüregi átvizsgálást nem szabad elhanyagolni.
Sclerosis tuberosa és a SZEM
A szemet érintő elváltozások szerencsére nem tartoznak a súlyos tünetek közé. Leggyakrabban (a sclerosis tuberosás páciensek felénél) az astrocytás hamartoma fordul elő a retinán vagy látóidegen, esetleg depigmentált foltok a retinán. A hamartomák bár jóindulatúak és nagyon ritkán igényelnek kezelést, a figyelemmel kísérés mégis javasolt a megfelelő kezelés időbeni alkalmazása érdekében.
A kiinduló állapot rögzítésére oftalmoszkópiát is magában foglaló szemészeti vizsgálat végzendő, amikor az esetleges hamartomák és hypopigmentált retinaléziókat kiértékeljük. Azoknál a betegeknél, akiknél a kiinduló állapot rögzítésekor szemészeti ill. a látást érintő elváltozásokat fedtek fel, éves szemészeti szűrést javasolt alkalmazni. Ennél gyakrabban végzett szemészeti vizsgálat nem jár kézzelfogható előnyökkel még a korai vigabatrin-kezeléses eseteknél sem, és nem is javasolt. A vigabatrin egy olyan hatóanyag, melyet a sclerosis tuberosában gyakran előforduló egyik jellegzetes epilepszia kezelésére alkalmaznak, és amely akár permanens látótérkiesést okozhat. Ha azonban nincsenek szemet érintő problémák, szemészeti vizsgálatot akkor javasolt végezni, ha új klinikai elváltozás gyanúja merül fel.
Sclerosis tuberosa és a TAND
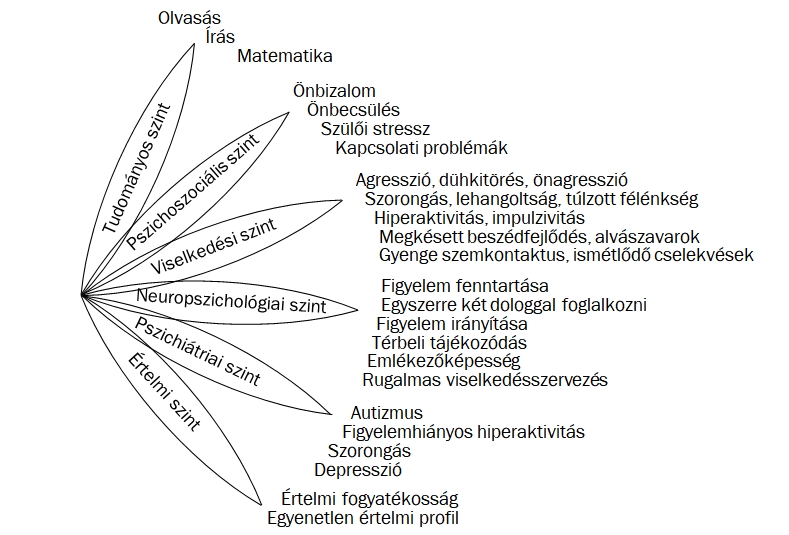
Bár némely tünet életveszélyes állapothoz vezethet, súlyos terhet jelenthet a családoknak a sclerosis tuberosával kapcsolatos neuropszichiátriai rendellenességek (TAND) esetleges kialakulása is, melyek többnyire visszavezethetők az epilepszia korai megjelenésére, a csecsemőkori epilepsziás spazmusokra és a gyógyszerrezisztens epilepsziára.
A TAND-ra jellemző rendellenességek közé soroljuk a viselkedési, pszichiátriai, értelmi, tanulási, neuropszichológiai és pszichoszociális zavarokat. A kutatások szerint gyermekkorban az autizmus spektrumzavar és a figyelemhiányos hiperaktivitás a leggyakoribb tünet, felnőttkorban pedig a szorongás és a hangulatingadozások.
Sclerosis tuberosában a neuropszichiátriai rendellenességek fontossága akár a közvetlenül érintettek, akár családjaik életminőségére gyakorolt negatív hatása miatt megkérdőjelezhetetlen, ezért kiértékelésük legalább évente javasolt, egy összetettebb vizsgálat pedig a komolyabb fejlődési szakaszoknál: 0-3 év között (tipegőkor), 3-6 év között (óvodáskor), 6-9 év között (iskoláskor), 12-16 év között (kamaszkor) és 18-25 év között (fiatal felnőttkor). Az értékelés lefolytatására egy kötött szempontokból álló ellenőrző lista használatos, mellyel a fent említett területeket vizsgálva időben megállapítható, hogy az egyénnek szüksége van-e megsegítésre. Az ellenőrző lista magyar nyelven is elérhető. A kiértékelést rendszeresen szükséges végezni, hiszen a neuropszichiátriai rendellenességek gyermekekre ill. felnőttekre jellemző mintázata jelentős eltérést mutat, megjelenésük a korral változik.
A TAND vizsgálatokon kialakított egyéni profilban megjelenő rendellenességek az adott eltérésre (pl. ASD, ADHD, AD stb.) kialakított gyakorlatot követve kezelendők. A viselkedés hirtelen megváltozásakor javasolt egy esetlegesen sclerosis tuberosára jellemző progresszió felderítése, mint pl. SEGA növekedés, epilepszia vagy akár vesebetegségek.
Források, szakirodalon
Sclerosis Tuberosa és a BŐR
Tuberous Sclerosis Complex Surveillance and Management: Recommendations of the 2012 International Tuberous Sclerosis Complex Consensus Conference - Darcy A. Krueger MD PhD, Hope Northrup MD, on behalf of the International Tuberous Sclerosis Complex Consensus Group (Pediatr Neurol 2013; 49: 255-265)
Everolimus for angiomyolipoma associated with tuberous sclerosis complex or sporadic lymphangioleiomyomatosis (EXIST-2): a multicentre, randomised,double-blind, placebo-controlled trial, Bissler et al, The Lancet VOLUME 381, ISSUE 9869, P817-824, MARCH 09, 2013
A sclerosis tuberosa terápiájának és gondozásának újabb aspektusai – Prof. Dr. Reusz György, Dr. Deák Pál Ákos Ph.D., Dr. Remport Ádám Ph.D.(Hypertonia és Nephrologia 2016;20(3)100-106.)
Az Emberi Erőforrások Minisztériuma szakmai irányelve a vesedaganatok (BNO-X: C64) ellátásáról, Egészségügyi Közlöny 2016. december 22, LXV. évf. 22. sz, 3792-3831. o
A sclerosis tuberosa-val szövődött angiomyolipoma kezelési lehetőségei - Szendrői Attila dr.
(MAGYAR UROLÓGIA, XXIX. ÉVFOLYAM, 2. SZÁM (2017): 69–73.)
Sclerosis Tuberosa és a AGY
Tuberous Sclerosis Complex Surveillance and Management: Recommendations of the 2012International Tuberous Sclerosis Complex Consensus Conference - Darcy A. Krueger MD PhD, Hope Northrup MD, on behalf of the International Tuberous Sclerosis Complex Consensus Group (Pediatr Neurol 2013; 49: 255-265)
Antiepileptic treatment before the onset of seizures reduces epilepsy severity and risk of mental retardation in infants with tuberous sclerosis complex
Curatole et al Eur J Paediatr Neurology 2012, 16(6): 582-589
The Utility of Surveillance Electroencephalography to Guide Early Antiepileptic Drug Therapy in Infants With Tuberous Sclerosis C., Ped. Neurology 72 (2017) 76-80
Clinical Electroencephalographic Biomarker for Impending Epilepsy in Asymptomatic Tuberous Sclerosis Complex Infants Pediatric Neurology 54 (2016) 29-34
TuberOus SClerosis registry to increase disease Awareness (TOSCA) – baseline data on 2093 patients, Kingswood et al, Orphanet Journal of Rare Diseases201712:2
The natural history of epilepsy in tuberous sclerosis complex, Catherine J. Chu‐Shore et al, Epilepsia Volume51, Issue7, July 2010, Pages 1236-1241
Jozwiak S et al: Biology of seizure suspectibility in developing brain. Montourage, France: John Libbey, EuroText Ltd.; 2008:221-31
Management of epilepsy associated with tuberous sclerosis complex: Updated clinical recommendations - Curatole et al Eur J Paediatr Neurology September 2018 Volume 22, Issue 5, Pages 738–748
Sclerosis Tuberosa és a BŐR
Tuberous Sclerosis Complex Surveillance and Management: Recommendations of the 2012 International Tuberous Sclerosis Complex Consensus
Conference - Darcy A. Krueger MD PhD , Hope Northrup MD, on behalf of the International Tuberous Sclerosis Complex Consensus Group (Pediatr Neurol 2013; 49: 255-265)
Cutaneous manifestations of tuberous sclerosis complex and the paediatrician's role - MA Cardis, CMC DeKlotz, Arch Dis Child. 2017 Sep; 102(9): 858–863.
Amin S, Lux A, Khan A, O'Callaghan F. Sirolimus Ointment for Facial Angiofibromas in Individuals with Tuberous Sclerosis Complex.
Int Sch Res Notices. 2017;2017:8404378. Published 2017 Nov 15. doi:10.1155/2017/8404378
Sclerosis Tuberosa és a TÜDŐ
Tuberous Sclerosis Complex Surveillance and Management: Recommendations of the 2012 International Tuberous Sclerosis Complex Consensus Conference
Darcy A. Krueger MD PhD, Hope Northrup MD, on behalf of the International Tuberous Sclerosis Complex Consensus Group, (Pediatr Neurol 2013; 49: 255-265
Gupta N, Finlay GA, Kotloff RM, et al. Lymphangioleiomyomatosis Diagnosis and Management: High-Resolution Chest Computed Tomography, Transbronchial Lung
Biopsy, and Pleural Disease Management. An Official American Thoracic Society/Japanese Respiratory Society Clinical Practice Guideline. Am J Respir Crit Care Med. 2017;196(10):1337-1348.
Araujo MS, Baldi BG, Freitas CS, et al.: Pulmonary rehabilitation in lymphangioleiomyomatosis: a controlled clinical trial. Eur Respir J. 2016;47(5):1452–60. 10.1183/13993003.01683-2015
Cohen, Marsha M. et al.: Pregnancy experiences among women with lymphangioleiomyomatosis. Respir Med. 2009 May;103(5):766-72.
doi: 10.1016/j.rmed.2008.11.007. Epub 2008 Dec 30.
Sclerosis Tuberosa és a SZÍV
Tuberous Sclerosis Complex Surveillance and Management: Recommendations of the 2012 International Tuberous Sclerosis Complex Consensus Conference - Darcy A. Krueger MD PhD, Hope Northrup MD, on behalf of the International Tuberous Sclerosis Complex Consensus Group (Pediatr Neurol 2013; 49: 255-265)
Primary cardiac tumors associated with genetic syndromes: a comprehensive review.
Pediatr Radiol. 2018 Feb;48(2):156-164. doi: 10.1007/s00247-017-4027-2. Epub 2017 Dec 6.
Hinton, Robert B et al. “Cardiovascular manifestations of tuberous sclerosis complex and summary of the revised diagnostic criteria and surveillance and
management recommendations from the International Tuberous Sclerosis Consensus Group” Journal of the American Heart Association vol. 3,6 e001493. 25 Nov. 2014, doi:10.1161/JAHA.114.001493
Sclerosis Tuberosa és a FOGAK
Tuberous Sclerosis Complex Surveillance and Management: Recommendations of the 2012 International Tuberous Sclerosis Complex Consensus Conference - Darcy A. Krueger MD PhD, Hope Northrup MD, on behalf of the International Tuberous Sclerosis Complex Consensus Group (Pediatr Neurol 2013; 49: 255-265)
Reddy LS, Singh T, Reddy VK, Mittal S. Oral lesions in tuberous sclerosis. J Indian Acad Oral Med Radiol 2018;30:189-92
Sonia Nath, Jayant Prakash, Narendra Nath Singh, Virendra Kumar Prajapati: Tuberous Sclerosis Complex with Gingival Enlargement in an Adolescent
Journal of the College of Physicians and Surgeons Pakistan 2018, Vol. 28 (Special Supplement 1 of Case Reports): S16-S18
Sparling, Joshua D et al. “Oral findings in 58 adults with tuberous sclerosis complex” Journal of the American Academy of Dermatology vol. 56,5 (2007): 786-90.
Sclerosis Tuberosa és a SZEM
Tuberous Sclerosis Complex Surveillance and Management: Recommendations of the 2012 International Tuberous Sclerosis Complex Consensus Conference - Darcy A. Krueger MD PhD, Hope Northrup MD, on behalf of the International Tuberous Sclerosis Complex Consensus Group (Pediatr Neurol 2013; 49: 255-265)
Maio T, Lemos J, Moreira J, et al Tuberous sclerosis complex: a clinical case withmultiple ophthalmological manifestations Case Reports 2018;2018:bcr-2018-226662.
Rowley SA, O'Callaghan FJ, Osborne JP Ophthalmic manifestations of tuberous sclerosis: a population based study
British Journal of Ophthalmology 2001;85:420-423.
Sclerosis Tuberosa és a TAND
Tuberous Sclerosis Complex Surveillance and Management: Recommendations of the 2012 International Tuberous Sclerosis Complex Consensus Conference - Darcy A. Krueger MD PhD, Hope Northrup MD, on behalf of the International Tuberous Sclerosis Complex Consensus Group (Pediatr Neurol 2013; 49: 255-265)
de Vries, Petrus J et al. “TSC-associated neuropsychiatric disorders (TAND): findings from the TOSCA natural history study” Orphanet journal of rare diseases vol. 13,1 157. 10 Sep. 2018, doi:10.1186/s13023-018-0901-8
Gipson, Tanjala T and Michael V Johnston. “New insights into the pathogenesis and prevention of tuberous sclerosis-associated neuropsychiatric disorders (TAND)” F1000Research vol. 6 F1000 Faculty Rev-859. 9 Jun. 2017, doi:10.12688/f1000research.11110.1
